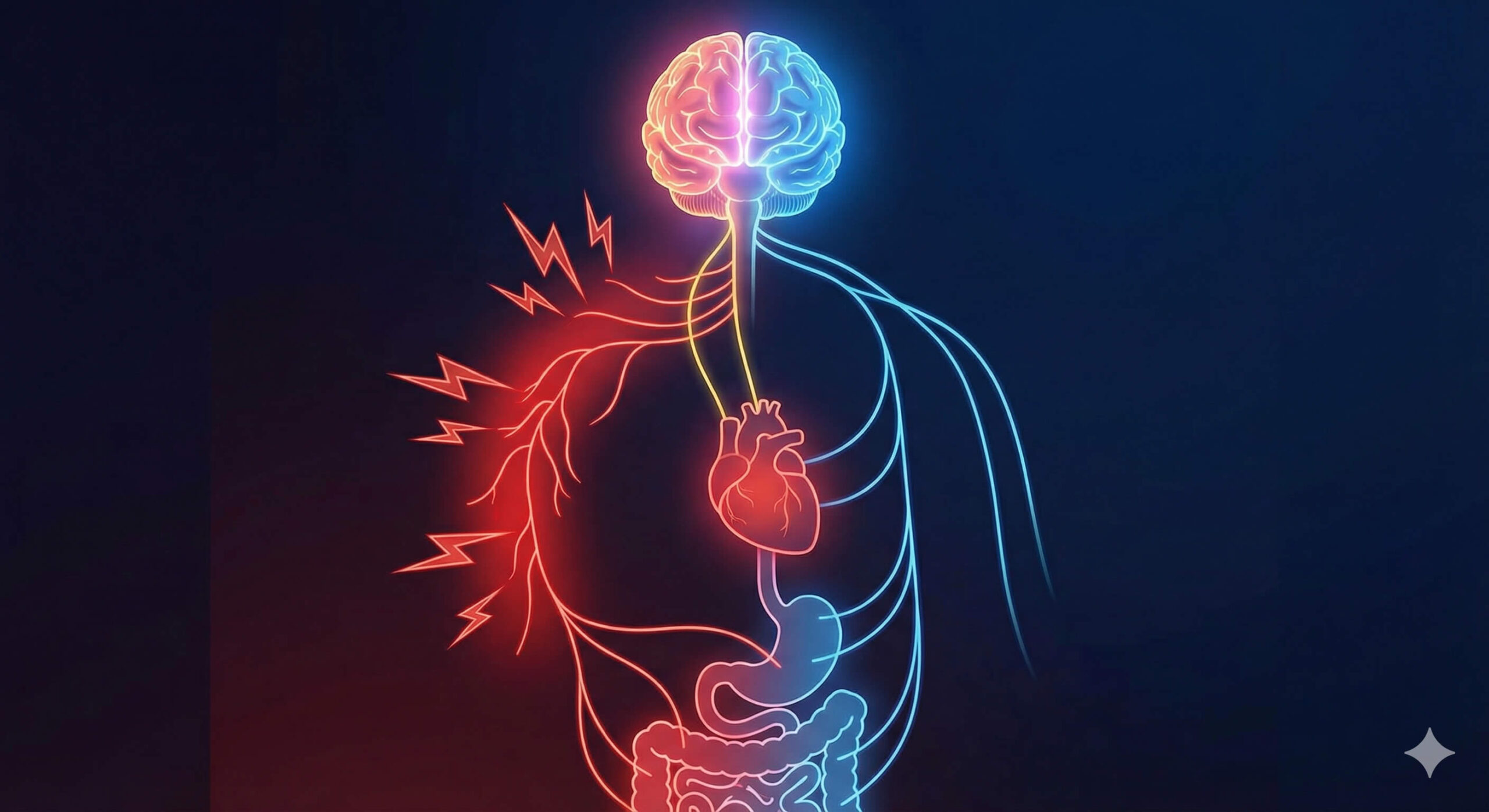
Ansiedade também pode aparecer como obsessões e compulsões. Obsessões são pensamentos, imagens ou impulsos repetitivos e indesejados que causam angústia. Compulsões são atos ou rituais feitos para aliviar a angústia, como lavar, verificar, contar, repetir ou pedir confirmação. O alívio costuma durar pouco, e o ciclo recomeça.
Para entender ansiedade, medo e pânico, imagine que a mente conversa por muitos caminhos. Ela fala por palavras, mas também por sono, apetite, gestos, ritmo da fala, memória, irritação, isolamento, medo, entusiasmo, lentidão ou pressa. O cuidado começa quando esses sinais deixam de ser vistos como frescura, drama ou falta de força. Eles podem indicar que algo precisa ser compreendido. A pergunta principal não é apenas “o que a pessoa tem?”, mas “o que está acontecendo com ela, de que maneira isso apareceu, como afeta sua vida e de que ajuda ela precisa agora?”.
Um ponto essencial é diferenciar sofrimento comum de sofrimento que paralisa. Todo mundo sente tristeza, medo, vergonha, raiva, saudade e cansaço. Essas experiências fazem parte da vida. A preocupação cresce quando a intensidade é muito alta, quando dura mais do que o esperado, quando se repete em ciclos, quando prejudica trabalho, estudo, autocuidado, relações ou segurança. Em ansiedade, medo e pânico, a gravidade não se mede apenas pela palavra usada, mas pelo conjunto: intensidade, duração, perdas na rotina, risco e capacidade de buscar apoio.
O tema pânico ajuda a perceber que a saúde mental não acontece no vazio. A mesma mudança pode ter sentidos diferentes em pessoas diferentes. Alguém pode dormir pouco por algumas noites por causa de um bebê recém-nascido; outra pessoa pode dormir pouco por aceleração interna, ideias grandiosas e comportamento impulsivo. Uma pessoa pode se isolar por descanso; outra pode se isolar por medo, tristeza intensa ou desconfiança. O cuidado nasce dessa diferença fina, que exige conversa, observação e paciência.
É comum que familiares queiram uma resposta rápida. Essa vontade é compreensível, porque ver alguém sofrer dá angústia. Mas uma resposta útil precisa de perguntas bem feitas. Quando começou? O que mudou antes disso? Houve perdas, conflitos, uso de álcool ou outras drogas, alteração de sono, doença física, novo medicamento, trauma ou pressão no trabalho? A pessoa percebe a mudança? Ela aceita ajuda? Há risco de se ferir ou ferir alguém? Essas perguntas não são burocracia; são proteção.
Outro cuidado é evitar julgamento moral. Em ansiedade, medo e pânico, palavras como preguiça, fraqueza, loucura, falta de fé ou falta de caráter costumam aumentar vergonha e afastar a pessoa da ajuda. Um olhar mais correto pergunta quais capacidades ficaram reduzidas, quais medos cresceram, quais recursos ainda estão presentes e quais apoios podem ser acionados. Isso não significa concordar com tudo que a pessoa faz. Significa separar a pessoa do problema, reconhecer sofrimento e criar condições para mudança.
Há sinais que pedem atenção rápida: fala sobre morte, abandono total do autocuidado, confusão intensa, agressividade fora do padrão, ouvir vozes que mandam fazer algo perigoso, ideias de perseguição com medo extremo, uso pesado de substâncias, insônia quase completa por vários dias, perda brusca de memória ou mudança súbita de comportamento. Diante desses sinais, a orientação é buscar ajuda profissional e, quando houver risco imediato, serviço de urgência. Cuidar cedo pode evitar danos maiores.
Na vida diária, ansiedade, medo e pânico aparece em cenas simples. A pessoa que antes conversava passa a responder pouco. Quem era pontual começa a se perder em horários. Quem gostava de comer perde o apetite. Quem era calmo reage com explosões. Quem era cuidadoso passa a gastar sem controle. Quem era seguro passa a verificar portas, mensagens ou sintomas do corpo muitas vezes. Nenhuma cena isolada prova um transtorno, mas o conjunto, a repetição e o impacto indicam que vale olhar com mais cuidado.
O corpo participa de quase tudo. Coração acelerado, aperto no peito, tremor, dor, tontura, cansaço, alterações intestinais, perda de energia e tensão muscular podem acompanhar estados emocionais. Ao mesmo tempo, doenças físicas podem provocar mudanças mentais. Por isso, cuidar da mente não dispensa avaliar o corpo. Uma boa avaliação considera sono, alimentação, atividade física, uso de substâncias, remédios, histórico familiar, doenças clínicas e eventos recentes. Separar corpo e mente de forma rígida empobrece a compreensão.
A linguagem simples ajuda muito. Em vez de perguntar apenas se a pessoa tem sintomas técnicos, pode-se perguntar como estão os dias, o sono, o prazer, o medo, a concentração, a memória, a vontade de viver, os relacionamentos e a capacidade de cumprir tarefas. Pessoas diferentes usam nomes diferentes para o mesmo mal-estar: nervoso, agonia, vazio, peso, aperto, confusão, cansaço da alma, pensamento acelerado. Essas palavras populares não devem ser desprezadas. Elas são portas de entrada para compreender a experiência vivida.
O cuidado também precisa respeitar cultura e história. O que uma família chama de crise, outra chama de prova espiritual; o que um grupo vê como timidez, outro vê como respeito; o que uma pessoa descreve como nervosismo, outra descreve como ansiedade. A tarefa não é ridicularizar a linguagem da pessoa, mas traduzir com cuidado, sem perder o significado humano. Bons profissionais procuram entender o vocabulário da pessoa antes de aplicar nomes técnicos.
Um erro frequente é transformar qualquer diferença em doença. Pessoas podem ser excêntricas, intensas, reservadas, emotivas, desconfiadas, agitadas ou muito organizadas sem necessariamente terem um transtorno. A linha de atenção aparece quando há sofrimento importante, perda de liberdade, prejuízo relevante, risco, rigidez extrema ou ruptura com a realidade compartilhada. O objetivo do cuidado não é padronizar personalidades, mas reduzir sofrimento e ampliar possibilidades de vida.
Família e amigos costumam perceber mudanças antes da própria pessoa. Isso pode ser valioso, mas também pode gerar conflitos. O ideal é falar de forma concreta e respeitosa: “percebi que você quase não dorme há dias”, “notei que você parou de comer”, “fiquei preocupado quando você falou que não queria mais viver”. Frases acusatórias fecham portas. Frases baseadas em observações abrem conversa. Em ansiedade, medo e pânico, a forma de aproximar-se pode determinar se a ajuda será aceita ou recusada.
Quando há acompanhamento, o registro da história ajuda muito. Datas aproximadas, gatilhos, duração das crises, mudanças no sono, uso de álcool ou outras drogas, remédios, eventos de perda, internações, tentativas anteriores de tratamento e resposta a cuidados já feitos ajudam a montar um quadro mais claro. Não se trata de vigiar a pessoa, mas de organizar informações. A memória da família pode falhar em momentos de tensão, e anotações simples evitam confusão.
Um bom plano de cuidado costuma combinar várias frentes. Pode incluir psicoterapia, avaliação médica, ajuste de rotina, melhora do sono, redução de substâncias, atividade física possível, fortalecimento de vínculos, psicoeducação, apoio familiar e medidas de segurança. Em alguns casos, medicamentos são importantes; em outros, podem não ser necessários. A decisão deve ser individualizada, acompanhada e revisada. O que ajuda uma pessoa pode não ajudar outra do mesmo modo.
Falar sobre ansiedade, medo e pânico para o público geral exige equilíbrio. Exagerar assusta; simplificar demais engana. O melhor caminho é reconhecer que saúde mental é complexa, mas pode ser explicada com clareza. A pessoa não precisa decorar nomes difíceis para perceber que algo mudou. Ela precisa saber observar, conversar, procurar ajuda e não se culpar por sentir. Conhecimento bom é aquele que aproxima do cuidado, não aquele que aumenta medo ou vergonha.
A prevenção começa antes da crise. Dormir de modo regular, ter vínculos confiáveis, reduzir isolamento, tratar dores e doenças físicas, evitar abuso de álcool e outras drogas, aprender a pedir ajuda, reconhecer limites e manter atividades com sentido são medidas simples, mas poderosas. Elas não impedem todos os transtornos, porém reduzem vulnerabilidades e facilitam recuperação. Em saúde mental, pequenos cuidados repetidos muitas vezes valem mais do que grandes promessas feitas tarde demais.
Por fim, ansiedade, medo e pânico lembra que sofrimento humano não cabe em uma explicação única. Há fatores biológicos, psicológicos, sociais e culturais interagindo. Uma pessoa pode precisar de remédio, conversa, proteção, descanso, alimento, moradia, vínculo, sentido e tempo. O desafio é não escolher uma única lente como se ela explicasse tudo. Quanto mais amplo e cuidadoso for o olhar, maiores as chances de ajudar sem reduzir a pessoa ao seu momento mais difícil.
Este material tem finalidade educativa e não substitui consulta com profissional de saúde. Em saúde mental, uma mesma queixa pode ter muitas causas: sono ruim, uso de substâncias, luto, dores crônicas, conflitos familiares, doenças físicas, efeitos de remédios, mudanças hormonais, traumas e condições psiquiátricas. Por isso, respostas apressadas costumam falhar. O caminho mais seguro começa por ouvir a pessoa, entender o que mudou, verificar há quanto tempo acontece, perceber se há sofrimento intenso e observar se a vida diária foi afetada.
Uma ideia central é olhar para a pessoa inteira. Ninguém é apenas um diagnóstico, uma crise, uma frase dita em momento difícil ou um comportamento que assusta a família. A vida mental nasce da mistura entre corpo, história, relações, ambiente, cultura e modo de lidar com perdas e conflitos. Quando essa mistura é ignorada, o cuidado fica frio e pobre. Quando ela é considerada, a ajuda se torna mais humana, mais justa e mais útil.
Também é importante falar de esperança com responsabilidade. Muitos problemas em saúde mental melhoram com acompanhamento, apoio, mudanças de rotina, psicoterapia, tratamento médico quando indicado, proteção contra riscos e fortalecimento de vínculos. Melhorar nem sempre significa nunca mais sofrer. Muitas vezes significa reconhecer sinais precoces, pedir ajuda antes do agravamento, criar hábitos protetores e construir uma vida possível mesmo diante de vulnerabilidades.
Na comunicação com o público geral, ansiedade, medo e pânico deve ser apresentado sem medo e sem sensacionalismo. Explicar não é assustar; é oferecer mapa. Um mapa não substitui a caminhada, mas evita que a pessoa ande no escuro. Quando alguém entende sinais básicos, consegue procurar ajuda mais cedo, conversar melhor com familiares e fazer perguntas mais claras ao profissional.
Outro ponto é lembrar que cada mudança precisa ser vista em relação ao funcionamento anterior. Há pessoas naturalmente quietas, outras expansivas, algumas metódicas, outras espontâneas. A pergunta não é se todos devem agir do mesmo jeito. A pergunta é se houve mudança relevante, sofrimento, prejuízo ou risco. Esse olhar reduz injustiças e evita conclusões apressadas.
Em qualquer suspeita relacionada a ansiedade, medo e pânico, acolher vem antes de convencer. A pessoa pode ter medo do julgamento, medo de remédios, medo de internação, vergonha da família ou dúvidas sobre o que está sentindo. Uma conversa calma, com perguntas simples e respeito, pode ser o primeiro passo para o cuidado.
Na comunicação com o público geral, ansiedade, medo e pânico deve ser apresentado sem medo e sem sensacionalismo. Explicar não é assustar; é oferecer mapa. Um mapa não substitui a caminhada, mas evita que a pessoa ande no escuro. Quando alguém entende sinais básicos, consegue procurar ajuda mais cedo, conversar melhor com familiares e fazer perguntas mais claras ao profissional.
Outro ponto é lembrar que cada mudança precisa ser vista em relação ao funcionamento anterior. Há pessoas naturalmente quietas, outras expansivas, algumas metódicas, outras espontâneas. A pergunta não é se todos devem agir do mesmo jeito. A pergunta é se houve mudança relevante, sofrimento, prejuízo ou risco. Esse olhar reduz injustiças e evita conclusões apressadas.
Em qualquer suspeita relacionada a ansiedade, medo e pânico, acolher vem antes de convencer. A pessoa pode ter medo do julgamento, medo de remédios, medo de internação, vergonha da família ou dúvidas sobre o que está sentindo. Uma conversa calma, com perguntas simples e respeito, pode ser o primeiro passo para o cuidado.
Na comunicação com o público geral, ansiedade, medo e pânico deve ser apresentado sem medo e sem sensacionalismo. Explicar não é assustar; é oferecer mapa. Um mapa não substitui a caminhada, mas evita que a pessoa ande no escuro. Quando alguém entende sinais básicos, consegue procurar ajuda mais cedo, conversar melhor com familiares e fazer perguntas mais claras ao profissional.
Outro ponto é lembrar que cada mudança precisa ser vista em relação ao funcionamento anterior. Há pessoas naturalmente quietas, outras expansivas, algumas metódicas, outras espontâneas. A pergunta não é se todos devem agir do mesmo jeito. A pergunta é se houve mudança relevante, sofrimento, prejuízo ou risco. Esse olhar reduz injustiças e evita conclusões apressadas.
Em qualquer suspeita relacionada a ansiedade, medo e pânico, acolher vem antes de convencer. A pessoa pode ter medo do julgamento, medo de remédios, medo de internação, vergonha da família ou dúvidas sobre o que está sentindo. Uma conversa calma, com perguntas simples e respeito, pode ser o primeiro passo para o cuidado.
Continue lendo
- O que é psicopatologia e por que ela ajuda a entender o sofrimento mental
- Sinais e sintomas: como a mente comunica que algo não vai bem
- O que é normalidade em saúde mental e por que essa pergunta é tão difícil
- Como é feita uma avaliação em saúde mental sem reduzir a pessoa a um rótulo
- Consciência, atenção e orientação: quando a presença no mundo se altera
- Memória, tempo e espaço: como lembranças e percepção organizam a vida
- Afetividade e vontade: tristeza, medo, ânimo, desejo e ação no dia a dia
- Pensamento, linguagem e realidade: quando ideias e palavras mudam de rumo
- Depressão e bipolaridade: diferenças entre tristeza, desânimo e oscilações intensas
- Ansiedade, medo e pânico: quando o alarme interno fica sensível demais
- Psicoses e esquizofrenia: entendendo alucinações, delírios e ruptura com a realidade
- Sono, alimentação, substâncias e envelhecimento: áreas da vida que também revelam sofrimento mental
Referências bibliográficas
- Dalgalarrondo, Paulo. Psicopatologia e Semiologia dos Transtornos Mentais. 3. ed. Porto Alegre: Artmed, 2019.
- American Psychiatric Association. Manual Diagnóstico e Estatístico de Transtornos Mentais: DSM-5. Porto Alegre: Artmed, 2014.
- Organização Mundial da Saúde. Classificação Internacional de Doenças 11ª Revisão: CID-11.
- Jaspers, Karl. Psicopatologia Geral.
- Ey, Henri. Tratado de Psiquiatria.
- Canguilhem, Georges. O Normal e o Patológico.
- Bleuler, Eugen. Tratado de Psiquiatria.
- World Health Organization. Mental health: strengthening our response.
Psicoses e esquizofrenia: entendendo alucinações, delírios e ruptura com a realidade
Conteúdo educativo para público geral. Em caso de sofrimento intenso, risco ou piora rápida, procure atendimento profissional.
Psicose é uma condição em que a relação com a realidade compartilhada fica abalada. A pessoa pode ouvir vozes que outros não ouvem, ver coisas, sentir-se perseguida, acreditar que mensagens escondidas falam diretamente com ela ou pensar que seus pensamentos são controlados. Essas experiências podem ser muito assustadoras e reais para quem vive. Ridicularizar ou discutir de modo agressivo costuma piorar.
Esquizofrenia é uma das condições em que podem ocorrer sintomas psicóticos, mas não é a única. Psicose também pode aparecer em transtornos do humor, uso de substâncias, doenças clínicas, alterações neurológicas e situações extremas. Por isso, o diagnóstico exige cuidado. É preciso avaliar início, duração, uso de drogas, humor, sono, funcionamento, riscos e história familiar.
Além de delírios e alucinações, podem existir sintomas de desorganização e retraimento. A fala pode ficar difícil de acompanhar, a rotina pode se desfazer, a higiene pode cair, os vínculos podem enfraquecer e o afeto pode parecer apagado. Esses sinais não são preguiça. Podem mostrar perda de capacidade de organizar ações e responder ao ambiente.
Para entender psicoses e esquizofrenia, imagine que a mente conversa por muitos caminhos. Ela fala por palavras, mas também por sono, apetite, gestos, ritmo da fala, memória, irritação, isolamento, medo, entusiasmo, lentidão ou pressa. O cuidado começa quando esses sinais deixam de ser vistos como frescura, drama ou falta de força. Eles podem indicar que algo precisa ser compreendido. A pergunta principal não é apenas “o que a pessoa tem?”, mas “o que está acontecendo com ela, de que maneira isso apareceu, como afeta sua vida e de que ajuda ela precisa agora?”.
Um ponto essencial é diferenciar sofrimento comum de sofrimento que paralisa. Todo mundo sente tristeza, medo, vergonha, raiva, saudade e cansaço. Essas experiências fazem parte da vida. A preocupação cresce quando a intensidade é muito alta, quando dura mais do que o esperado, quando se repete em ciclos, quando prejudica trabalho, estudo, autocuidado, relações ou segurança. Em psicoses e esquizofrenia, a gravidade não se mede apenas pela palavra usada, mas pelo conjunto: intensidade, duração, perdas na rotina, risco e capacidade de buscar apoio.
O tema desorganização ajuda a perceber que a saúde mental não acontece no vazio. A mesma mudança pode ter sentidos diferentes em pessoas diferentes. Alguém pode dormir pouco por algumas noites por causa de um bebê recém-nascido; outra pessoa pode dormir pouco por aceleração interna, ideias grandiosas e comportamento impulsivo. Uma pessoa pode se isolar por descanso; outra pode se isolar por medo, tristeza intensa ou desconfiança. O cuidado nasce dessa diferença fina, que exige conversa, observação e paciência.
É comum que familiares queiram uma resposta rápida. Essa vontade é compreensível, porque ver alguém sofrer dá angústia. Mas uma resposta útil precisa de perguntas bem feitas. Quando começou? O que mudou antes disso? Houve perdas, conflitos, uso de álcool ou outras drogas, alteração de sono, doença física, novo medicamento, trauma ou pressão no trabalho? A pessoa percebe a mudança? Ela aceita ajuda? Há risco de se ferir ou ferir alguém? Essas perguntas não são burocracia; são proteção.
Outro cuidado é evitar julgamento moral. Em psicoses e esquizofrenia, palavras como preguiça, fraqueza, loucura, falta de fé ou falta de caráter costumam aumentar vergonha e afastar a pessoa da ajuda. Um olhar mais correto pergunta quais capacidades ficaram reduzidas, quais medos cresceram, quais recursos ainda estão presentes e quais apoios podem ser acionados. Isso não significa concordar com tudo que a pessoa faz. Significa separar a pessoa do problema, reconhecer sofrimento e criar condições para mudança.
Há sinais que pedem atenção rápida: fala sobre morte, abandono total do autocuidado, confusão intensa, agressividade fora do padrão, ouvir vozes que mandam fazer algo perigoso, ideias de perseguição com medo extremo, uso pesado de substâncias, insônia quase completa por vários dias, perda brusca de memória ou mudança súbita de comportamento. Diante desses sinais, a orientação é buscar ajuda profissional e, quando houver risco imediato, serviço de urgência. Cuidar cedo pode evitar danos maiores.
Na vida diária, psicoses e esquizofrenia aparece em cenas simples. A pessoa que antes conversava passa a responder pouco. Quem era pontual começa a se perder em horários. Quem gostava de comer perde o apetite. Quem era calmo reage com explosões. Quem era cuidadoso passa a gastar sem controle. Quem era seguro passa a verificar portas, mensagens ou sintomas do corpo muitas vezes. Nenhuma cena isolada prova um transtorno, mas o conjunto, a repetição e o impacto indicam que vale olhar com mais cuidado.
O corpo participa de quase tudo. Coração acelerado, aperto no peito, tremor, dor, tontura, cansaço, alterações intestinais, perda de energia e tensão muscular podem acompanhar estados emocionais. Ao mesmo tempo, doenças físicas podem provocar mudanças mentais. Por isso, cuidar da mente não dispensa avaliar o corpo. Uma boa avaliação considera sono, alimentação, atividade física, uso de substâncias, remédios, histórico familiar, doenças clínicas e eventos recentes. Separar corpo e mente de forma rígida empobrece a compreensão.
A linguagem simples ajuda muito. Em vez de perguntar apenas se a pessoa tem sintomas técnicos, pode-se perguntar como estão os dias, o sono, o prazer, o medo, a concentração, a memória, a vontade de viver, os relacionamentos e a capacidade de cumprir tarefas. Pessoas diferentes usam nomes diferentes para o mesmo mal-estar: nervoso, agonia, vazio, peso, aperto, confusão, cansaço da alma, pensamento acelerado. Essas palavras populares não devem ser desprezadas. Elas são portas de entrada para compreender a experiência vivida.
O cuidado também precisa respeitar cultura e história. O que uma família chama de crise, outra chama de prova espiritual; o que um grupo vê como timidez, outro vê como respeito; o que uma pessoa descreve como nervosismo, outra descreve como ansiedade. A tarefa não é ridicularizar a linguagem da pessoa, mas traduzir com cuidado, sem perder o significado humano. Bons profissionais procuram entender o vocabulário da pessoa antes de aplicar nomes técnicos.
Um erro frequente é transformar qualquer diferença em doença. Pessoas podem ser excêntricas, intensas, reservadas, emotivas, desconfiadas, agitadas ou muito organizadas sem necessariamente terem um transtorno. A linha de atenção aparece quando há sofrimento importante, perda de liberdade, prejuízo relevante, risco, rigidez extrema ou ruptura com a realidade compartilhada. O objetivo do cuidado não é padronizar personalidades, mas reduzir sofrimento e ampliar possibilidades de vida.
Família e amigos costumam perceber mudanças antes da própria pessoa. Isso pode ser valioso, mas também pode gerar conflitos. O ideal é falar de forma concreta e respeitosa: “percebi que você quase não dorme há dias”, “notei que você parou de comer”, “fiquei preocupado quando você falou que não queria mais viver”. Frases acusatórias fecham portas. Frases baseadas em observações abrem conversa. Em psicoses e esquizofrenia, a forma de aproximar-se pode determinar se a ajuda será aceita ou recusada.
Quando há acompanhamento, o registro da história ajuda muito. Datas aproximadas, gatilhos, duração das crises, mudanças no sono, uso de álcool ou outras drogas, remédios, eventos de perda, internações, tentativas anteriores de tratamento e resposta a cuidados já feitos ajudam a montar um quadro mais claro. Não se trata de vigiar a pessoa, mas de organizar informações. A memória da família pode falhar em momentos de tensão, e anotações simples evitam confusão.
Um bom plano de cuidado costuma combinar várias frentes. Pode incluir psicoterapia, avaliação médica, ajuste de rotina, melhora do sono, redução de substâncias, atividade física possível, fortalecimento de vínculos, psicoeducação, apoio familiar e medidas de segurança. Em alguns casos, medicamentos são importantes; em outros, podem não ser necessários. A decisão deve ser individualizada, acompanhada e revisada. O que ajuda uma pessoa pode não ajudar outra do mesmo modo.
Falar sobre psicoses e esquizofrenia para o público geral exige equilíbrio. Exagerar assusta; simplificar demais engana. O melhor caminho é reconhecer que saúde mental é complexa, mas pode ser explicada com clareza. A pessoa não precisa decorar nomes difíceis para perceber que algo mudou. Ela precisa saber observar, conversar, procurar ajuda e não se culpar por sentir. Conhecimento bom é aquele que aproxima do cuidado, não aquele que aumenta medo ou vergonha.
A prevenção começa antes da crise. Dormir de modo regular, ter vínculos confiáveis, reduzir isolamento, tratar dores e doenças físicas, evitar abuso de álcool e outras drogas, aprender a pedir ajuda, reconhecer limites e manter atividades com sentido são medidas simples, mas poderosas. Elas não impedem todos os transtornos, porém reduzem vulnerabilidades e facilitam recuperação. Em saúde mental, pequenos cuidados repetidos muitas vezes valem mais do que grandes promessas feitas tarde demais.
Por fim, psicoses e esquizofrenia lembra que sofrimento humano não cabe em uma explicação única. Há fatores biológicos, psicológicos, sociais e culturais interagindo. Uma pessoa pode precisar de remédio, conversa, proteção, descanso, alimento, moradia, vínculo, sentido e tempo. O desafio é não escolher uma única lente como se ela explicasse tudo. Quanto mais amplo e cuidadoso for o olhar, maiores as chances de ajudar sem reduzir a pessoa ao seu momento mais difícil.
Este material tem finalidade educativa e não substitui consulta com profissional de saúde. Em saúde mental, uma mesma queixa pode ter muitas causas: sono ruim, uso de substâncias, luto, dores crônicas, conflitos familiares, doenças físicas, efeitos de remédios, mudanças hormonais, traumas e condições psiquiátricas. Por isso, respostas apressadas costumam falhar. O caminho mais seguro começa por ouvir a pessoa, entender o que mudou, verificar há quanto tempo acontece, perceber se há sofrimento intenso e observar se a vida diária foi afetada.
Uma ideia central é olhar para a pessoa inteira. Ninguém é apenas um diagnóstico, uma crise, uma frase dita em momento difícil ou um comportamento que assusta a família. A vida mental nasce da mistura entre corpo, história, relações, ambiente, cultura e modo de lidar com perdas e conflitos. Quando essa mistura é ignorada, o cuidado fica frio e pobre. Quando ela é considerada, a ajuda se torna mais humana, mais justa e mais útil.
Também é importante falar de esperança com responsabilidade. Muitos problemas em saúde mental melhoram com acompanhamento, apoio, mudanças de rotina, psicoterapia, tratamento médico quando indicado, proteção contra riscos e fortalecimento de vínculos. Melhorar nem sempre significa nunca mais sofrer. Muitas vezes significa reconhecer sinais precoces, pedir ajuda antes do agravamento, criar hábitos protetores e construir uma vida possível mesmo diante de vulnerabilidades.
Na comunicação com o público geral, psicoses e esquizofrenia deve ser apresentado sem medo e sem sensacionalismo. Explicar não é assustar; é oferecer mapa. Um mapa não substitui a caminhada, mas evita que a pessoa ande no escuro. Quando alguém entende sinais básicos, consegue procurar ajuda mais cedo, conversar melhor com familiares e fazer perguntas mais claras ao profissional.
Outro ponto é lembrar que cada mudança precisa ser vista em relação ao funcionamento anterior. Há pessoas naturalmente quietas, outras expansivas, algumas metódicas, outras espontâneas. A pergunta não é se todos devem agir do mesmo jeito. A pergunta é se houve mudança relevante, sofrimento, prejuízo ou risco. Esse olhar reduz injustiças e evita conclusões apressadas.
Em qualquer suspeita relacionada a psicoses e esquizofrenia, acolher vem antes de convencer. A pessoa pode ter medo do julgamento, medo de remédios, medo de internação, vergonha da família ou dúvidas sobre o que está sentindo. Uma conversa calma, com perguntas simples e respeito, pode ser o primeiro passo para o cuidado.
Na comunicação com o público geral, psicoses e esquizofrenia deve ser apresentado sem medo e sem sensacionalismo. Explicar não é assustar; é oferecer mapa. Um mapa não substitui a caminhada, mas evita que a pessoa ande no escuro. Quando alguém entende sinais básicos, consegue procurar ajuda mais cedo, conversar melhor com familiares e fazer perguntas mais claras ao profissional.
Outro ponto é lembrar que cada mudança precisa ser vista em relação ao funcionamento anterior. Há pessoas naturalmente quietas, outras expansivas, algumas metódicas, outras espontâneas. A pergunta não é se todos devem agir do mesmo jeito. A pergunta é se houve mudança relevante, sofrimento, prejuízo ou risco. Esse olhar reduz injustiças e evita conclusões apressadas.
Em qualquer suspeita relacionada a psicoses e esquizofrenia, acolher vem antes de convencer. A pessoa pode ter medo do julgamento, medo de remédios, medo de internação, vergonha da família ou dúvidas sobre o que está sentindo. Uma conversa calma, com perguntas simples e respeito, pode ser o primeiro passo para o cuidado.
Na comunicação com o público geral, psicoses e esquizofrenia deve ser apresentado sem medo e sem sensacionalismo. Explicar não é assustar; é oferecer mapa. Um mapa não substitui a caminhada, mas evita que a pessoa ande no escuro. Quando alguém entende sinais básicos, consegue procurar ajuda mais cedo, conversar melhor com familiares e fazer perguntas mais claras ao profissional.
Outro ponto é lembrar que cada mudança precisa ser vista em relação ao funcionamento anterior. Há pessoas naturalmente quietas, outras expansivas, algumas metódicas, outras espontâneas. A pergunta não é se todos devem agir do mesmo jeito. A pergunta é se houve mudança relevante, sofrimento, prejuízo ou risco. Esse olhar reduz injustiças e evita conclusões apressadas.
Em qualquer suspeita relacionada a psicoses e esquizofrenia, acolher vem antes de convencer. A pessoa pode ter medo do julgamento, medo de remédios, medo de internação, vergonha da família ou dúvidas sobre o que está sentindo. Uma conversa calma, com perguntas simples e respeito, pode ser o primeiro passo para o cuidado.
Continue lendo
- O que é psicopatologia e por que ela ajuda a entender o sofrimento mental
- Sinais e sintomas: como a mente comunica que algo não vai bem
- O que é normalidade em saúde mental e por que essa pergunta é tão difícil
- Como é feita uma avaliação em saúde mental sem reduzir a pessoa a um rótulo
- Consciência, atenção e orientação: quando a presença no mundo se altera
- Memória, tempo e espaço: como lembranças e percepção organizam a vida
- Afetividade e vontade: tristeza, medo, ânimo, desejo e ação no dia a dia
- Pensamento, linguagem e realidade: quando ideias e palavras mudam de rumo
- Depressão e bipolaridade: diferenças entre tristeza, desânimo e oscilações intensas
- Ansiedade, medo e pânico: quando o alarme interno fica sensível demais
- Psicoses e esquizofrenia: entendendo alucinações, delírios e ruptura com a realidade
- Sono, alimentação, substâncias e envelhecimento: áreas da vida que também revelam sofrimento mental
Referências bibliográficas
- Dalgalarrondo, Paulo. Psicopatologia e Semiologia dos Transtornos Mentais. 3. ed. Porto Alegre: Artmed, 2019.
- American Psychiatric Association. Manual Diagnóstico e Estatístico de Transtornos Mentais: DSM-5. Porto Alegre: Artmed, 2014.
- Organização Mundial da Saúde. Classificação Internacional de Doenças 11ª Revisão: CID-11.
- Jaspers, Karl. Psicopatologia Geral.
- Ey, Henri. Tratado de Psiquiatria.
- Canguilhem, Georges. O Normal e o Patológico.
- Bleuler, Eugen. Tratado de Psiquiatria.
- World Health Organization. Mental health: strengthening our response.
Flaviano Jaime da Silva é psicólogo (CRP 05/56349), pós-graduado em Terapia Familiar, TCC. Especialista em terapia de casal e análise de microexpressões, utiliza sua formação multidisciplinar para promover saúde emocional e facilitar a resolução de conflitos nos relacionamentos contemporâneos.